Reconstruction du sein par grand dorsal

Reconstruction du sein par grand dorsal
Définition
La mastectomie ou mammectomie (les termes sont synonymes) correspond à l’ablation de la glande mammaire, d’un fuseau de peau et de l’aréole. Elle reste malheureusement nécessaire dans certaines formes de cancer du sein.
Une demande de reconstruction mammaire est tout à fait légitime après mastectomie.
La reconstruction par lambeau de grand dorsal utilise de la peau prélevée au niveau du dos, le muscle grand dorsal (muscle du dos mince et étendu) et de la graisse attenante. Une prothèse peut être nécessaire afin de recréer le volume mammaire.
Cette reconstruction est prise en charge par l’Assurance maladie.
Objectifs
L’intervention chirurgicale a pour but de reconstituer le volume et les contours du sein par un fuseau de peau et de muscle prélevé dans la région du dos. Une prothèse interne doit compléter la reconstruction chaque fois que le volume transféré est insuffisant.
Cette technique est très utile dans les cas où la peau résiduelle du thorax est insuffisante ou fragilisée par les rayons et ne peut, à elle seule, protéger une prothèse interne.
Elle ne constitue que l’un des temps de la reconstruction mammaire complète qui comporte en outre, selon les désirs de la patiente, une reconstruction de l’aréole et du mamelon, et éventuellement, une intervention sur le sein controlatéral pour améliorer la symétrie.
Alternatives
La reconstruction mammaire n’est jamais obligatoire.
L’utilisation d’une prothèse externe peut être suffisamment satisfaisante pour certaines femmes. La reconstruction reste un choix personnel.
Il existe d’autres techniques apportant des tissus d’une autre partie de votre corps (grand droit de l’abdomen). Ces techniques ont leurs avantages comme leurs inconvénients propres.
Principes
L’intervention est le plus souvent réalisée à distance des traitements complémentaires qui ont été nécessaires, on parle alors de reconstruction secondaire.
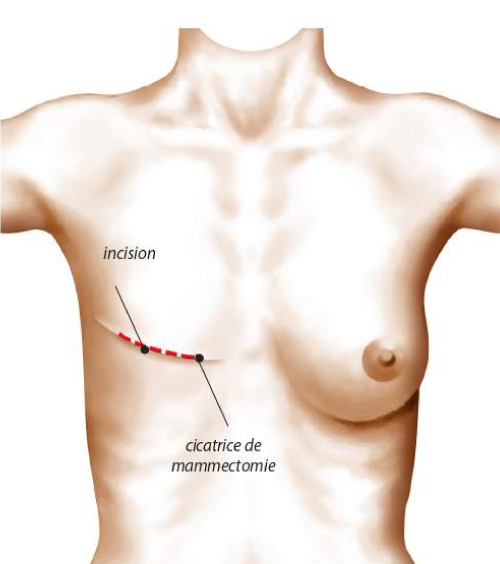
La cicatrice de mastectomie est réutilisée comme voie d’abord en cas de reconstruction; si elle peut parfois être améliorée, il est impossible de la faire disparaître.
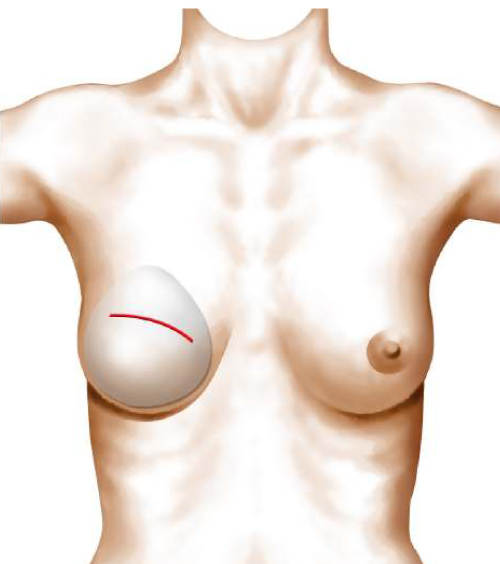
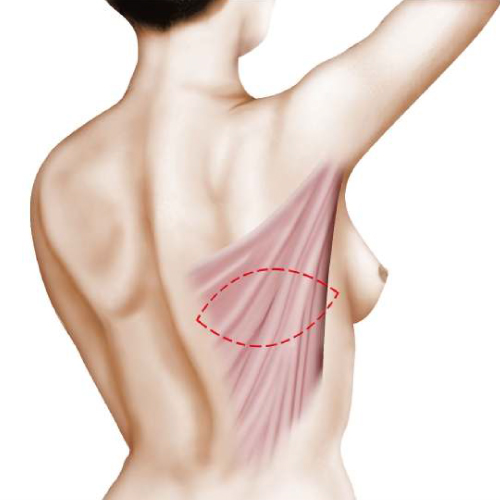
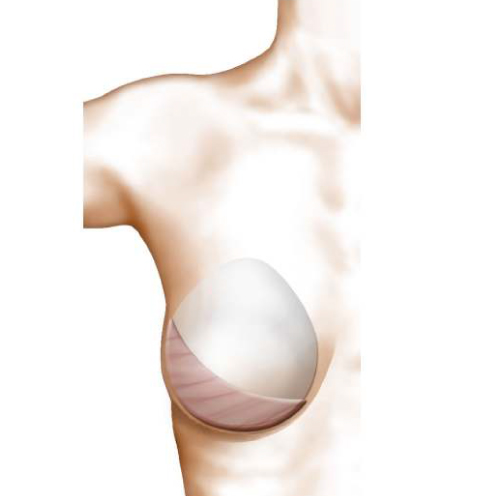
L’intervention consiste à mettre en place au niveau thoracique un fuseau de peau et de muscle grand dorsal prélevé au niveau du dos.
Le muscle grand dorsal est un muscle mince et étendu de la région du dos, dont la fonction n’est pas indispensable pour les gestes de la vie courante. Le fuseau de peau est gardé vivant par l’intermédiaire du fuseau musculaire auquel il adhère et l’ensemble est transféré, en avant, au niveau de la région thoracique.
Ce lambeau est glissé sous la peau de la paroi latérale du thorax et inséré entre la cicatrice de mastectomie et le sillon sous-mammaire comme« une pièce rapportée».
La mise en place d’une prothèse interne sous le fuseau de peau et de muscle peut être utilisée pour obtenir la restauration d’un volume suffisant.
Au niveau de la zone où la peau a été prélevée, la cicatrice résiduelle sera le plus souvent horizontale et dissimulable par la bretelle du soutien-gorge.
La symétrisation de l’autre sein et la reconstruction de la plaque aréolo-mamelonnaire(aréole+ mamelon) sont le plus souvent réalisées ultérieurement, lorsque le volume du sein reconstruit sera stabilisé.
La reconstruction mammaire ne modifie en rien la surveillance carcinologique.
Les prothèses
Il existe plusieurs fabricants ainsi que plusieurs types de prothèses mammaires.
Les prothèses sont toutes constituées d’une enveloppe en élastomère de silicone qui peut être lisse ou plus ou moins rugueuse (texturée) pour diminuer le risque de formation de coque.
Cette prothèse peut être remplie, soit de sérum physiologique (eau salée), soit de gel de silicone dont la consistance est plus proche de celle de la glande mammaire.
Il existe plusieurs formes de prothèses : rondes, plus ou moins projetées, ou « anatomiques » dont l’épaisseur est plus importante dans la partie inférieure simulant le profil d’un sein naturel.
la question du tabac
Les données scientifiques sont, à l’heure actuelle, unanimes quant aux effets néfastes de la consommation tabagique dans les semaines entourant une intervention chirurgicale. Ces effets sont multiples et peuvent entrainer des complications cicatricielles majeures, des échecs de la chirurgie et favoriser l’infection des matériels implantables (ex : implants mammaires).
Pour les interventions comportant un décollement cutané tel que l’abdominoplastie, les chirurgies mammaires ou encore le lifting cervico-facial, le tabac peut aussi être à l’origine de graves complications cutanées. Hormis les risques directement en lien avec le geste chirurgical, le tabac peut-être responsable de complications respiratoires ou cardiaques durant l’anesthésie.
Dans cette optique, la communauté des chirurgiens plasticiens s’accorde sur une demande d’arrêt complet du tabac au moins un mois avant l’intervention puis jusqu’à cicatrisation (en général 15 jours après l’intervention). La cigarette électronique doit être considérée de la même manière.
Si vous fumez, parlez-en à votre chirurgien et à votre anesthésiste. Une prescription de substitut nicotinique pourra ainsi vous être proposée. Vous pouvez également obtenir de l’aide auprès de Tabac-lnfo-Service (3989) pour vous orienter vers un sevrage tabagique ou être aidé par un tabacologue.
Le jour de l’intervention, au moindre doute, un test nicotinique urinaire pourrait vous être demandé et en cas de positivité, l’intervention pourrait être annulée par le chirurgien.
Avant l’intervention
Un bilan pré-opératoire habituel est réalisé conformément aux prescriptions.
Une auto-transfusion peut vous être proposée (prélèvement et mise en réserve de votre propre sang quelques semaines avant l’intervention) afin de limiter les risques transfusionnels.
Le médecin anesthésiste sera vu en consultation au plus tard 48 heures avant l’intervention.
Dans tous les cas, le praticien devra vérifier l’imagerie mammaire (mammographie, échographie) de l’autre sein, si le dernier examen de contrôle n’est pas assez récent.
Aucun médicament contenant de l’Aspirine ne devra être pris dans les 1O jours précédant l’intervention.
Il est possible que le médecin-anesthésiste vous prescrive des bas anti-thrombose (prévention de la phlébite) qu’il vous faudra porter avant même l’intervention jusqu’à votre sortie de l’établissement.
Type d’anesthésie et modalités d’hospitalisation
Type d'anesthésie
Il s’agit d‘une anesthésie générale classique durant laquelle vous dormirez complètement.
Modalités d'hospitalisation
Une hospitalisation de plusieurs jours est habituellement nécessaire. La sortie sera conditionnée à l’ablation du drainage.
L’intervention
L’intervention peut durer trois à quatre heures. En fin d’intervention, un pansement modelant en forme de soutien gorge, est confectionné.
Les suites opératoires
Les suites opératoires sont en général assez douloureuses au niveau du dos pendant quelques jours, pouvant nécessiter de puissants antalgiques.
Ces antalgiques seront ensuite relayés par des antalgiques moins puissants prescrits à la demande.
Un gonflement (œdème), des ecchymoses (bleus) du sein reconstruit sont possibles dans les suites.
Les pansements seront réalisés régulièrement.
Il convient d’envisager une convalescence d’au moins quatre semaines. On conseille d’attendre un à deux mois pour reprendre une activité sportive. La natation est cependant possible et peut être démarrée plus tôt.
Le résultat
La reconstruction par lambeau de grand dorsal restaure immédiatement un volume et une forme permettant à la patiente de s’habiller normalement avec un décolleté.
Le résultat final n’est cependant pas acquis d’emblée. Le sein peut apparaître un peu trop figé avec une sensation de tiraillement au niveau du dos.
L’aspect du sein reconstruit va progressivement évoluer. Il faut attendre deux à trois mois pour que votre chirurgien puisse apprécier le résultat et en particulier la symétrie.
Ce n’est qu’à ce stade qu’une éventuelle retouche est envisageable.
Chez certaines patientes, l’intégration psychique de la reconstruction peut être difficile et une période d’ambivalence d’au moins six mois est souvent constatée. L’entourage médical et familial joue un rôle important dans cette période durant laquelle la patiente a besoin d’être rassurée.
Le but de cette chirurgie est d’apporter une nette amélioration sans toutefois pouvoir prétendre à la perfection. Si vos souhaits sont réalistes, le résultat obtenu devrait vous donner une grande satisfaction.
Les imperfections de résultat
Il est malheureusement impossible de reconstituer un sein parfaitement symétrique à l’autre.
Il persistera toujours une certaine asymétrie des deux seins, qu’il s’agisse:
- Du volume : la base du sein ne sera jamais parfaitement identique. Les variations de poids peuvent accentuer cette différence.
- De la forme : en position allongée, la prothèse ne s’étale pas comme le sein normal.
- De la hauteur : le sein non opéré subira normalement l’évolution vers la ptôse accentuant l’asymétrie.
- De la couleur : il existe fréquemment une petite différence donnant un aspect de « pièce rapportée ».
- Et de la palpation : la patiente pouvant percevoir la prothèse, du fait de la faible épaisseur des tissus de recouvrement.
Les cicatrices feront l’objet d’une surveillance attentive; il est fréquent qu’elles prennent un aspect rosé et gonflé au cours des premiers mois post-opératoires. Au-delà, elles s’estompent en général pour devenir, avec le temps, peu visibles. Elles ne sauraient cependant complètement disparaître.
Les cicatrices peuvent parfois rester un peu trop visibles et présenter différents aspects disgracieux (hyper-pigmentation, épaississement, rétraction, adhérence ou élargissement)qui peuvent nécessiter un traitement spécifique.
À cet égard, il ne faut pas oublier que si c’est le chirurgien qui réalise les sutures, la cicatrice elle, est le fait de la patiente.
Les complications envisageables
La reconstruction mammaire par lambeau de grand dorsal est une intervention chirurgicale assez lourde, ce qui implique les risques inhérents à tout acte de ce type.
Cet acte reste notamment soumis aux aléas liés aux tissus vivants dont les réactions ne sont jamais entièrement prévisibles.
Cependant, les suites opératoires sont en général assez simples. Toutefois, des complications peuvent survenir, certaines d’ordre général, inhérentes à tout acte chirurgical, d’autres loco-régionales plus spécifiques de la reconstruction du sein par prothèse et par lambeau.
Il faut distinguer les complications liées à l’anesthésie de celles liées au geste chirurgical.
En ce qui concerne l’anesthésie, une consultation, 48 heures au moins avant votre hospitalisation, est indispensable.
Lors de cette consultation, le médecin-anesthésiste vous précisera les risques de l’anesthésie générale et vous exposera les différents moyens de lutte contre la douleur post-opératoire.
En ce qui concerne le geste chirurgical : en choisissant un Chirurgien Plasticien qualifié et compétent, formé à ce type d1ntervention, vous limitez au maximum ces risques, sans toutefois les supprimer complètement.
Heureusement, les vraies complications sont peu fréquentes à la suite d’une reconstruction mammaire par lambeau de grand dorsal. En pratique, la majorité des interventions se passe sans aucun problème et les patientes sont le plus souvent satisfaites du résultat.
Les complications doivent cependant être connues et bien comprises c’est ainsi que l’on peut observer :
- Un épanchement séreux (lymphorrée): il s’agit en fait plus d’un inconvénient que d’une véritable complication. Une poche liquidienne se forme au niveau du site mammaire ou encore au niveau du site de prélèvement dorsa1. En fonction de son importance, elle peut se résorber spontanément ou bien nécessiter une ponction voire, exceptionnellement une reprise chirurgicale.
- La nécrose cutanée: les décollements engendrent un risque de souffrance de la peau, lié à la finesse du réseau vasculaire. Ce risque est accru par la reconstruction en particulier si les sutures sont réalisées soustension.li est nettement plus élevé chez les patientes radiothérapées ou fumeuses. Le risque est alors proportionnel à l’intensité du tabagisme. Une nécrose importante peut nécessiter une réintervention pour enlever tous les tissus morts. Elle peut conduire à l’infection, et à l’extrême, à l’échec de la reconstruction.
- L’infection : l’infection est un risque présent lors de tout geste chirurgical. Le traitement nécessite un traitement antibiotique adapté et parfois une reprise chirurgicale pour drainage, voire l’ablation de l’implant.
- L’hématome : l’hématome est un risque inhérent à tout geste chirurgical. Il peut survenir malgré toute l’attention apportée par le chirurgien en per-opératoire. Cette complication peut nécessiter une reprise chirurgicale précoce.
La mise en place d’une prothèse interne ajoute à la reconstruction mammaire ses complications propres :
- La formation d’une coque contractile: la formation d’une capsule autour de l’implant est constante. Dans certains cas, cette capsule se contracte entraînant une sensation de durcissement parfois douloureux. Cette contraction peut parfois entraîner une déformation visible du sein qui se « globulise » en même temps qu’il devient plus ferme. Ce risque a nettement diminué depuis quelques années notamment par l’utilisation de nouvelles prothèses mais reste totalement imprévisible pour chaque patiente. Il est majoré si une radiothérapie doit être administrée sur la prothèse elle-même.
- Les vagues et les plis : lorsque la peau recouvrant la prothèse est fine, elle peut laisser deviner la déformation de l’enveloppe sous forme de vagues ou de plis.
- Le déplacement de l’implant: un déplacement de l’implant est toujours possible sous l’effet des contractions musculaires. Il est déconseillé de pratiquer la musculation excessive des pectoraux dans les suites opératoire. Une reprise chirurgicale peut être nécessaire.
- La rupture ou le dégonflement traumatique par manœuvre externe : le risque est réel lors d’un traumatisme intense, ou lors d’une compression excessive au cours d’un examen mammographique. Le remplacement de la prothèse est alors nécessaire.
- « Usure » et « vieillissement » de l’implant : il est indispensable de bien comprendre qu’aucune prothèse ne peut être considérée comme implantée à vie. En effet, une prothèse vieillit progressivement et sa durée de vie est forcément limitée.
Avec le temps, l’enveloppe s’use progressivement, pouvant entraîner une fuite du contenu avec des conséquences variables :
– Avec une prothèse remplie de sérum, on observe, en cas de rupture, un affaissement du sein, survenant généralement en quelques heures ou quelques jours, correspondant à un dégonflement de la prothèse.
– Avec une prothèse pré-remplie de gel de silicone, le diagnostic clinique est moins évident. Avec les gels à cohésivité importante, aujourd’hui les plus couramment utilisés, vous êtes à l’abri d’une diffusion rapide du gel de silicone en dehors de la prothèse. Du fait du caractère très progressif de la migration du gel en dehors de la prothèse les signes cliniques correspondant à une usure d’une prothèse pré-remplie de gel de silicone sont le plus souvent tardifs sous la forme d’une déformation du sein ou bien de l’apparition d’une coque.
Le délai de survenue est imprévisible.
La mammographie numérisée fait le diagnostic d’une telle rupture.
Le caractère tardif des signes cliniques témoignant de l’usure d’une prothèse pré-remplie de gel de silicone rend compte du caractère obligatoire d’une surveillance clinique régulière du sein reconstruit par votre chirurgien.
Que l’usure concerne une prothèse en sérum ou bien rempli de gel, dans les deux cas, il faut procéder au remplacement de la prothèse.
- Il n’existe aucun risque quantifiable de maladie auto-immune avec le gel de silicone.
- La présence de la prothèse peut dans certains cas compliquer l’interprétation des clichés mammographiques. Il est nécessaire de le préciser au radiologue afin que la technique soit adaptée.
- Sérome tardif péri-prothétique : Dans de très rares cas peut survenir, autour de la prothèse, un épanchement tardif. Un tel épanchement tardif, a fortiori s’il est associé à d’autres anomalies cliniques du sein, impose de faire réaliser un bilan sénologique auprès d’un radiologue sénologue. Le bilan de base comportera une échographie avec ponction de l’épanchement. Le liquide ainsi ramené fera l’objet d’une étude avec recherche de cellules lymphomateuses. Une mammographie numérisée et/ou une IRM peuvent s’avérer nécessaires selon les résultats des premiers examens. En cas de masse mammaire ou d’épanchement récidivant après ponction sous échographie, une exploration chirurgicale pourra être proposée par le chirurgien avec une ablation de la capsule fibreuse péri-prothétique (capsulectomie) permettant des biopsies à la recherche d’un très exceptionnel Lymphome Anaplasique à Grandes Cellules associé aux implants mammaires (LAGC-AIM). Cette entité, observée en France depuis janvier 2011, concerne principalement les implants à surface macro-texturée.
Au total, il ne faut pas surévaluer les risques et dans la très grande majorité des cas, cette intervention de chirurgie reconstructrice correctement réalisée, donnera un résultat très appréciable, même si la rançon cicatricielle reste inévitable.
Le recours à un Chirurgien Plasticien qualifié vous assure que celui-ci a la formation et la compétence requises pour savoir limiter le risque de complications, ou les traiter efficacement le cas échéant.