Le body lift

Le body lift
Définition
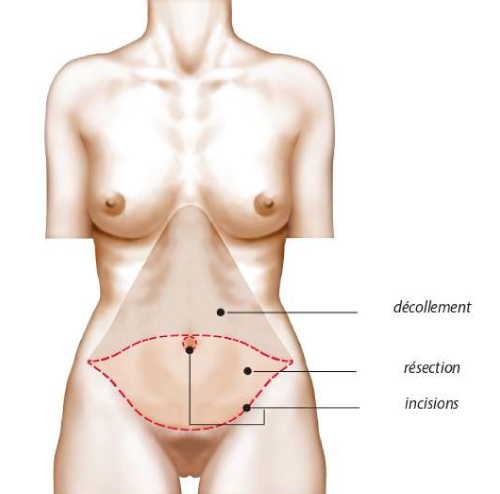
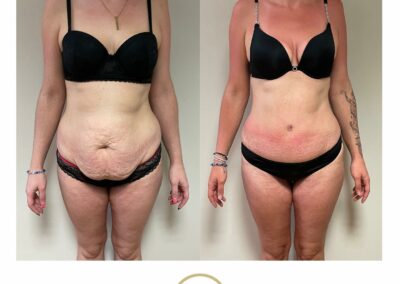
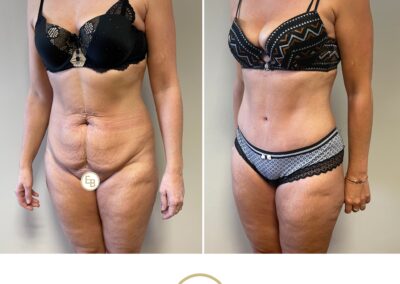
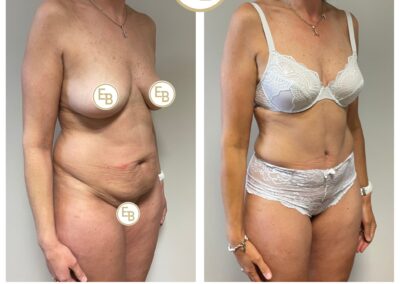
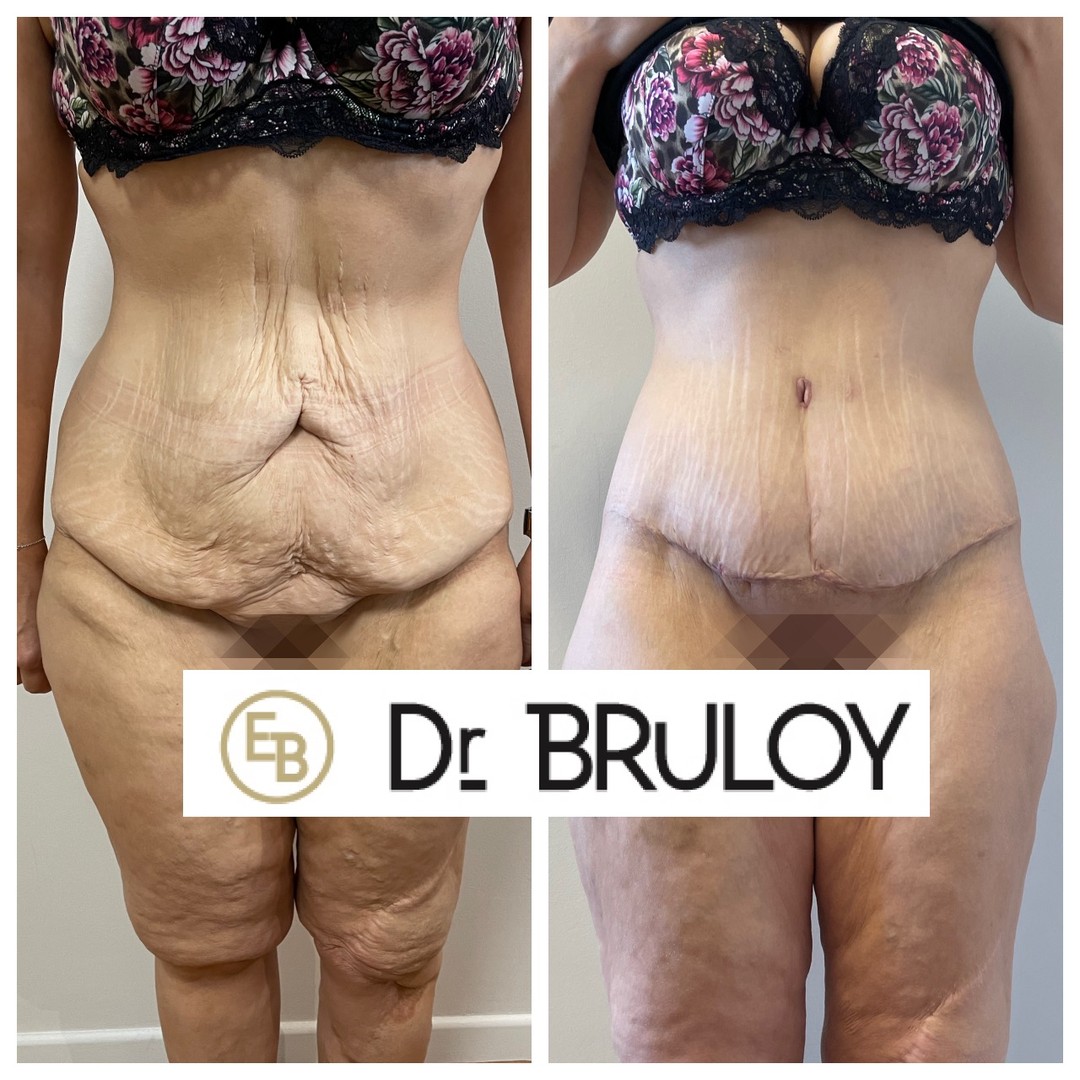
Le body lift est une opération destinée à retendre la peau du tiers moyen du corps. À l’avant du corps (abdomen), la peau en excès est descendue. À l’arrière du corps (fesses) et sur les côtés (cuisses externes), la peau est remontée. On aboutit ainsi à une cicatrice au niveau de la ceinture. On appelle aussi cette opération : lipectomie circulaire.
Objectifs
L’objectif est d’enlever la peau en excès. Lorsqu’il y a aussi des excès de graisse, ceux-ci sont enlevés en même temps avec une diminution spectaculaire de volume global du corps.
Le body lift agit donc efficacement:
- En avant, sur le ventre, le pubis et le haut des cuisses.
- En arrière, sur les fesses.
- Latéralement, sur les hanches et la culotte de cheval.
Ces altérations physiques parfois majeures, ainsi que la souffrance psychique induite, confèrent une finalité thérapeutique à cet acte chirurgical réparateur.
SI elles existent, les conditions de prise en charge par l’assurance Maladie vous seront précisées par votre chirurgien.
Principes
On peut mieux visualiser cette intervention en imaginant qu’on enlève une bande de peau de 20-25 cm de hauteur tout autour du corps et située au niveau de la ceinture. La cicatrice circulaire qui en résulte, peut paraître importante. Mais en fait, l’expérience prouve que si elle est bien positionnée (et donc facile à cacher par un sous-vêtement réduit) et si l’amélioration de la silhouette est spectaculaire, elle est très bien acceptée.
Indications
Il y a encore 1o ans, cette opération était peu pratiquée car considérée comme risquée. Mais, ces dernières années, la demande a beaucoup augmenté à cause du grand nombre d’amaigrissements importants (et leurs cortèges d’excès cutanés) dus aux anneaux gastriques, induisant de gros progrès techniques dans sa réalisation.
Aujourd’hui, l’opération s’est fortement améliorée et sophistiquée. Le chirurgien peut ainsi la proposer à beaucoup plus de patient(e)s: en fait, toutes et tous ceux qui ont de l’excès de peau autour du corps. Les causes peuvent être multiples :
- L’amaigrissement massif est bien sûr la cause la plus fréquente survenant après régime, anneau gastrique ou by-pass. Les candidat(e)s à cette chirurgie ont perdu plusieurs dizaines de kilos mais il reste souvent encore de la graisse à enlever.
- L’obésité du bas du corps, dite gynoïde, qui résiste aux régimes.
- L’obésité généralisée: dans ce cas le body-lift peut aussi être considéré comme une chirurgie de réduction de la masse graisseuse. Ce sont des patient(e)s qui ont tout essayé sur le plan du régime et qui ne veulent pas subir les contraintes gênantes d’une chirurgie de l’estomac ou de l’intestin. La réduction peut dépasser les 1O kgs. Mais dans ce cas l’équipe chirurgicale doit être bien rodée à ce type d’intervention.
- L’âge et l’altération de l’élasticité cutanée post-ménopausique: de la même manière que l’on pratique des liftings du visage on peut pratiquer des liftings du corps.
- Les suites de liposuccion qui peut laisser un excès cutané si celle-ci a été pratiquée sous une peau à faible capacité élastique.
- La chute congénitale des fesses et des cuisses: c’est-à-dire sans cause réelle et dès la puberté la personne à la peau molle et les fesses tombantes. L’abdomen peut-être parfait et dans ce cas on ne pratique que la partie postérieure de l’intervention.
Avant l’intervention
Dans les cas dits «esthétiques», pour lesquels il s’agit seulement d’une correction de la peau en excès, la consultation respectera les critères classiques de la consultation de chirurgie esthétique et permettra de bien analyser les motivations. Mais en plus, on avertira bien le {la) patient(e) du fait qu’il s’agit d’une opération plus fatigante que la moyenne.
En cas de chirurgie dans un contexte d’obésité les consultations préopératoires doivent aborder:
- les autres moyens adjuvants. Avant d’en venir à la chirurgie plastique, ils doivent être analysés et il ne faut pas hésiter à solliciter les confrères d’autres spécialités : nutritionniste, endrocrinologue, psychiatre comportementaliste, chirurgien bariatrique (digestif) si l’indice de masse corporelle (IMC) est supérieur à 40, coach sportif… la chirurgie plastique est certes radicale mais elle n’est qu’une des solutions du problème de remodelage de la silhouette.
- l’évolution du poids du patient. Il est logique de pratiquer l’opération lorsque le poids est stable depuis plusieurs mois.
- le versant psychologique. Un changement rapide et spectaculaire de forme du corps peut avoir un fort impact psychologique. Le chirurgien doit donc s’assurer de l’absence d’une trop grande fragilité à ce niveau. Au moindre doute, il s’aidera du psychologue ou du psychiatre qui donnera un diagnostic de faisabilité.
- le bon état de santé physique et l’absence de carence car le body lift est une intervention longue (4à 6 heures) et fatigante. Tout ceci est contrôlé par le médecin-anesthésiste qui voit le patient en consultation assez longtemps à l’avance pour avoir le temps de préparer l’intervention et de demander un bilan préopératoire complet.
Le résultat escompté pourra être simulé à partir des photographies par morphing informatique, en restant toutefois en deçà du résultat espéré.
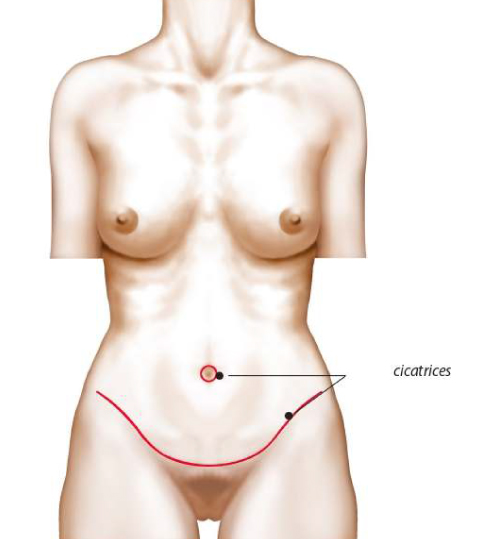
La cicatrice, qui est assez longue est, finalement la seule marque résiduelle de l’opération. Elle doit être expliquée en détail notamment sa forme et surtout sa future position qui peut varier en fonction du désir de la patiente pour s’adapter à son type de vêtement préféré. Actuellement, le choix se porte le plus souvent sur une position basse permettant le port des pantalons taille basse. Mais on peut parfaitement choisir une position haute pour s’adapter aux maillots de bain échancrés style « brésilien ». La largeur de la cicatrice finale est variable, de «fine» à «un peu distendue» (aléasde la cicatrisation). Aucun médicament contenant de l’aspirine ne devra être pris dans les 1O jours précédant l’intervention. Une préparation cutanée est habituellement prescrite la veille et le matin de l’intervention.
Type d’anesthésie et modalités d’hospitalisation
Type d'anesthésie
l’anesthésie générale est obligatoire car les surfaces opérées et la durée de l’intervention dépassent les possibilités de l’anesthésie locale ou régionale.
Modalités d'hospitalisation
une hospitalisation de 4 à 6 jours est requise.
la question du tabac
Les données scientifiques sont, à l’heure actuelle, unanimes quant aux effets néfastes de la consommation tabagique dans les semaines entourant une intervention chirurgicale. Ces effets sont multiples et peuvent entrainer des complications cicatricielles majeures, des échecs de la chirurgie et favoriser l’infection des matériels implantables (ex : implants mammaires).
Pour les interventions comportant un décollement cutané tel que l’abdominoplastie, les chirurgies mammaires ou encore le lifting cervico-facial, le tabac peut aussi être à l’origine de graves complications cutanées. Hormis les risques directement en lien avec le geste chirurgical, le tabac peut-être responsable de complications respiratoires ou cardiaques durant l’anesthésie.
Dans cette optique, la communauté des chirurgiens plasticiens s’accorde sur une demande d’arrêt complet du tabac au moins un mois avant l’intervention puis jusqu’à cicatrisation (en général 15 jours après l’intervention). La cigarette électronique doit être considérée de la même manière.
Si vous fumez, parlez-en à votre chirurgien et à votre anesthésiste. Une prescription de substitut nicotinique pourra ainsi vous être proposée. Vous pouvez également obtenir de l’aide auprès de Tabac-lnfo-Service (3989) pour vous orienter vers un sevrage tabagique ou être aidé par un tabacologue.
Le jour de l’intervention, au moindre doute, un test nicotinique urinaire pourrait vous être demandé et en cas de positivité, l’intervention pourrait être annulée par le chirurgien.
L’intervention
Chaque chirurgien adopte des procédés qui lui sont propres et qu’il adapte à chaque cas pour corriger sélectivement les défauts en présence et obtenir les meilleurs résultats. Il est donc difficile de systématiser l’intervention. Toutefois, on peut retenir des principes de base communs:
Marquages préopératoires
ils sont essentiels au bon positionnement et à la symétrie de la cicatrice et sont réalisés avant toute prémédication pour que le (la) patient(e) puisse se mettre debout.
Installation
l’opération comporte 2 phases de durée à peu près égale. En principe, elle commence en position ventrale et se termine en position dorsale.
Liposuccion
Phase dorsale
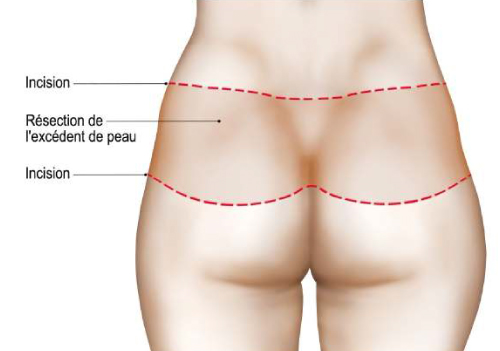
Retournement du (de la) patient(e)
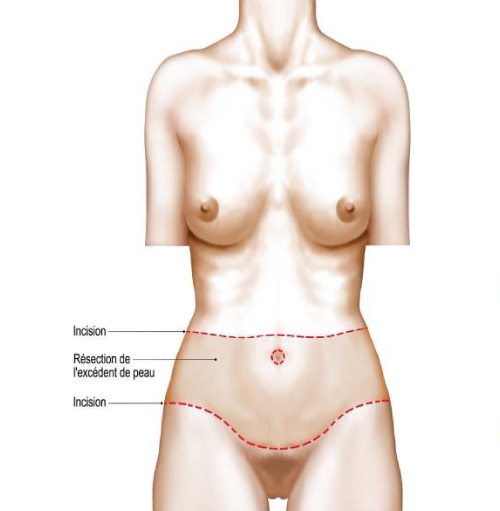
Phase ventrale
Elle est identique à une plastie abdominale classique : elle permet de tendre l’abdomen vers le bas, le pubis et le devant des cuisses vers le haut. Elle commence par une liposuccion permettant la mobilisation des tissus tout en minimisant les décollements. Le chirurgien rejoint l’incision postérieure qui sera ainsi en continuité avec l’incision antérieure. Aucun drain n’est nécessaire non plus car les nombreux vaisseaux lymphatiques sont respectés par la dissection, les décollements limités et capitonnés.
Après l’intervention
La récupération est un peu plus longue que pour une autre opération en raison de la durée de l’intervention, des surfaces opérées et des quantités enlevées. Le gonflement et les bleus apparaissent rapidement et peuvent être assez intenses de même que la fatigue et les douleurs.
Si la fatigue est trop importante une transfusion de sang peut être indiquée. En ce qui concerne les douleurs, elles sont prises en charge par les anesthésistes et sont grandement diminuées par des produits puissants. Le port d’une gaine de compression est essentiel pendant un mois pour limiter l’œdème. Le risque de phlébite compliquée d’embolie pulmonaire est très bas grâce aux injections anti-coagulantes et au lever précoce. La cicatrice ne devra pas être exposée au soleil ni aux UV avant 3 mois.
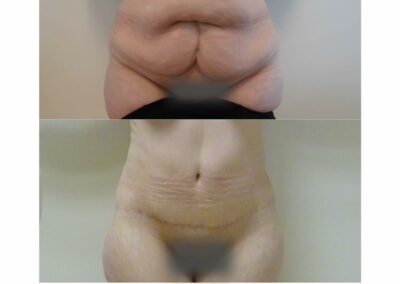
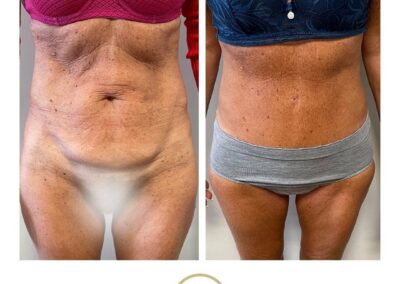
Le résultat
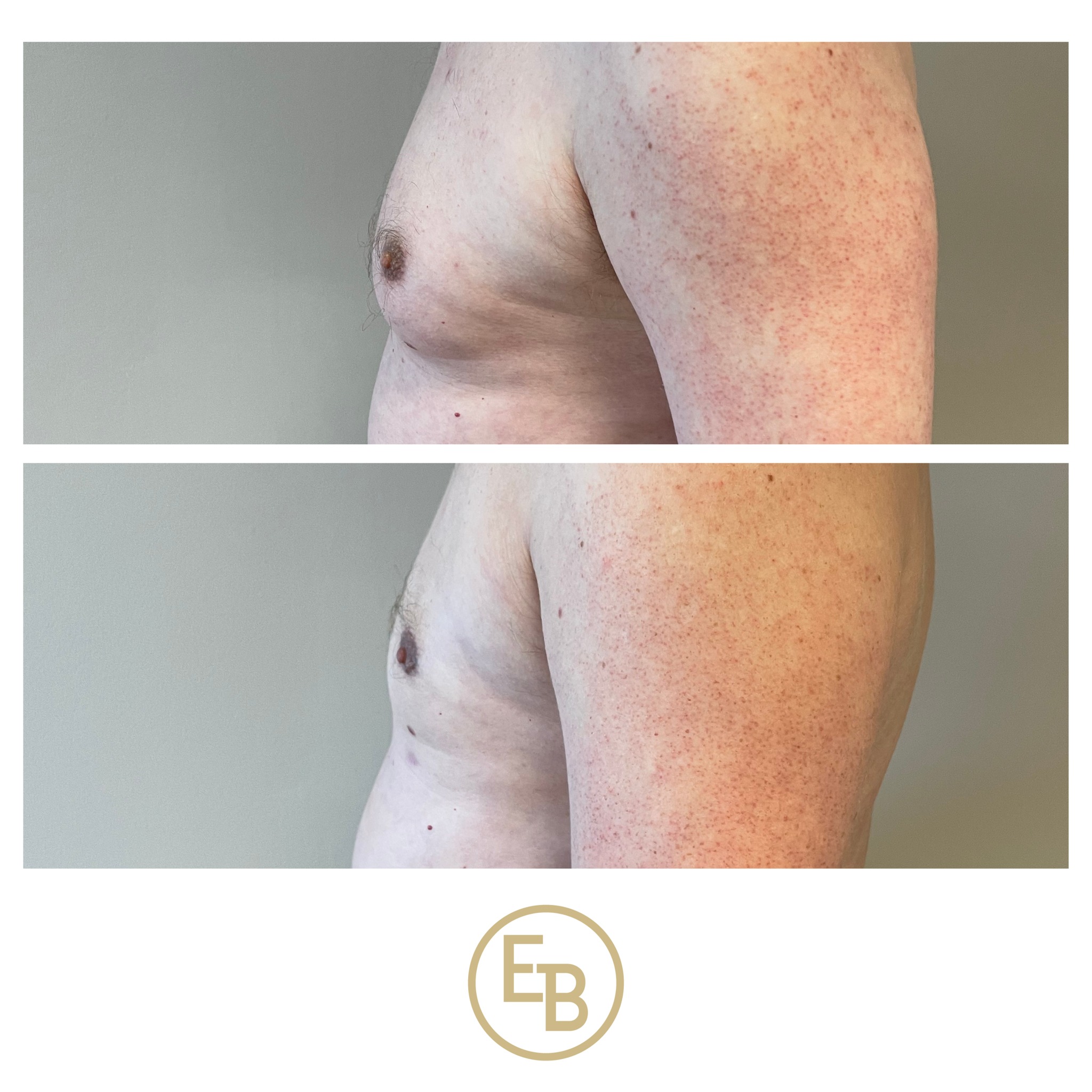
Une partie du résultat est visible immédiatement car la remise en tension de la peau est toujours spectaculaire. Au bout de trois semaines les oedèmes commencent à partir et le résultat est encore plus impressionnant. En ce qui concerne la cicatrice, il faut savoir que, si elle s’estompe bien en général avec le temps, elle ne saurait disparaître complètement. A cet égard, il ne faut pas oublier que, si c’est le chirurgien qui réalise les sutures, la cicatrice, elle, est le fait du (de la) patient(e).
Au-delà de l’amélioration esthétique qui est souvent appréciable, le body lift apporte en règle générale à la patiente (ou patient) une amélioration très nette en ce qui concerne le confort. De plus, cette amélioration fonctionnelle et le mieux-être psychologique aident la patiente ou le patient dans l’ajustement de leur équilibre pondéral.
Le but de cette chirurgie est d’apporter une amélioration et non pas d’atteindre la perfection. Si vos souhaits sont réalistes, le résultat obtenu devrait vous donner une grande satisfaction. Quoiqu’il en soit, il s’agit d’une chirurgie importante et délicate, pour laquelle la qualité de l’indication et la rigueur du geste opératoire ne mettent en aucune manière à l’abri d’un certain nombre d’imperfections, voire de complications.
Les imperfections de résultat
Le plus souvent, un body lift correctement indiqué et réalisé rend un réel service aux patient(e)s, avec l’obtention d’un résultat satisfaisant et conforme à ce qui était attendu.
Cependant, il n’est pas rare que des imperfections localisées soient observées, sans qu’elles constituent de réelles complications:
Cicatrices disgracieuses
Réapparition de l'excès de peau
surtout chez les patient(e)s qui ont beaucoup maigri et dont la peau a des fibres élastiques en mauvais état. Il est toujours possible de faire des retouches sous anesthésie locale pour améliorer encore le résultat final.
Les complications envisageables
Un body lift, bien que réalisé pour des motivations essentiellement esthétiques, n’en reste pas moins une véritable intervention chirurgicale, ce qui implique les risques inhérents à tout acte médical, aussi minime soit-il.
Cet acte reste notamment soumis aux aléas liés aux tissus vivants dont les réactions ne sont jamais entièrement prévisibles.
Il faut distinguer les complications liées à l’anesthésie de celles liées au geste chirurgical.
En ce qui concerne l’anesthésie, lors de la consultation, le médecin anesthésiste informera lui-même le patient des risques anesthésiques. 11 faut savoir que l’anesthésie induit dans l’organisme des réactions parfois imprévisibles, et plus ou moins faciles à maîtriser: le fait d’avoir recours à un Anesthésiste parfaitement compétent, exerçant dans un contexte réellement chirurgical, fait que les risques encourus sont devenus statistiquement extrêmement faibles. Il faut savoir, en effet, que les techniques, les produits anesthésiques et les méthodes de surveillance ont fait d’immenses progrès ces trente dernières années, offrant une sécurité optimale, surtout quand 11ntervention est réalisée en dehors de l’urgence et chez une personne en bonne santé.
En ce qui concerne le geste chirurgical : en choisissant un Chirurgien Plasticien qualifié et compétent, formé à ce type d’intervention, vous limitez au maximum ces risques, sans toutefois les supprimer complètement. Heureusement, les vraies complications sont rares à la suite d’un body lift réalisé dans les règles. En pratique, l’immense majorité des interventions se passe sans aucun problème et les patient(e)s sont pleinement satisfait(e)s de leur résultat.
Pour autant, et malgré leur rareté, vous devez être informé(e) des complications possibles :
- Les accidents thrombo-emboliques (phlébite, embolie pulmonaire),bien que globalement assez rares après ce type d’intervention, sont parmi les plus redoutables. Des mesures préventives rigoureuses doivent en minimiser l’incidence : port de bas anti-thrombose, lever précoce, traitement anti-coagulant.
- Saignements : ils sont possibles les premières heures mais restent habituellement très modérés. Quand ils sont trop importants, cela peut justifier une reprise au bloc opératoire.
- Hématomes : ils peuvent nécessiter une évacuation s’ils sont volumineux ou trop douloureux
- Epanchement séro-lymphatique abdominal ou latéral : Il peut apparaître quelques jours après l’intervention et peut être ponctionné. Il s’assèche ensuite mais peut laisser un œdème prolongé difficile à faire partir.
- Infection : malgré la présence naturelle de microbes vers la région anale, elle est très rare. Le cas échéant, elle justifie rapidement un traitement approprié.
- Nécroses cutanées : bien que rares, elles sont toujours possibles, souvent au niveau du nombril ou des fesses. Les simples érosions dues aux pansements cicatrisent spontanément sans laisser de traces, contrairement aux nécroses cutanées, heureusement exceptionnelles, qui laissent souvent une petite plage cicatricielle.
Au total, grâce aux améliorations techniques, le body lift est devenu une opération bien plus fiable c’est-à-dire plus efficace tout en réduisant le risque de suites opératoires compliquées.
Il ne faut pas surévaluer les risques, mais simplement prendre conscience qu’une intervention chirurgicale comporte toujours une petite part d’aléas. Le recours à un Chirurgien Plasticien qualifié vous assure que celui-ci a la formation et la compétence requise pour savoir éviter ces complications, ou les traiter efficacement le cas échéant.