Chirurgie de la ptose mammaire

Chirurgie de la ptose mammaire
Définition
La ptose mammaire est définie par un affaissement du sein et une distension de la peau qui l’enveloppe. Le sein est en position trop basse et de plus fréquemment «déshabité» dans sa partie supérieure.
La ptose peut exister d’emblée mais survient le plus souvent après un amaigrissement important ou au décours d’une grossesse avec allaitement. Elle peut être isolée : on parle alors de ptose pure. Elle peut aussi être associée à un certain degré d’hypertrophie mammaire qui pourra être réduite à la demande.
On peut à l’inverse observer une ptose mammaire dans le contexte d’un sein trop petit (hypoplasie ou hypotrophie mammaires) qui pourra alors éventuellement être compensée par l’ajout d’une prothèse mammaire ou un transfert graisseux.
Ces altérations physiques parfois majeures, ainsi que la souffrance psychique induite, confèrent une finalité thérapeutique à cet acte chirurgical réparateur.
Ces défauts esthétiques ne justifient pas une prise en charge par l’Assurance-Maladie.
Objectifs
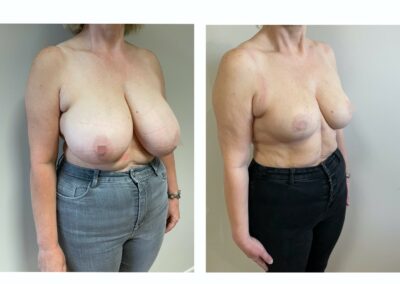
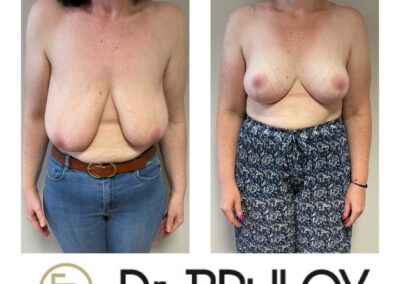
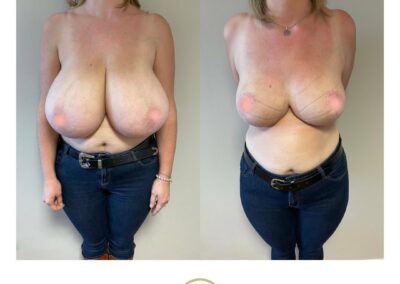
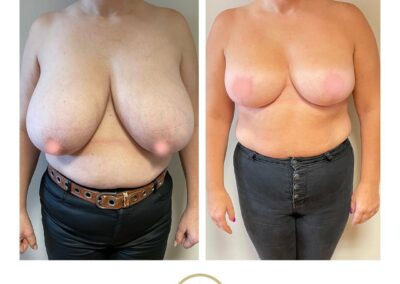
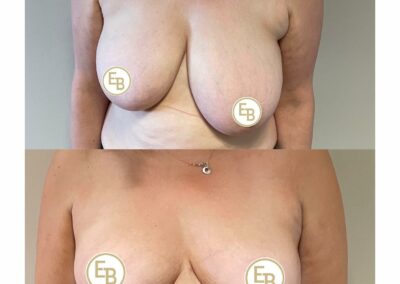
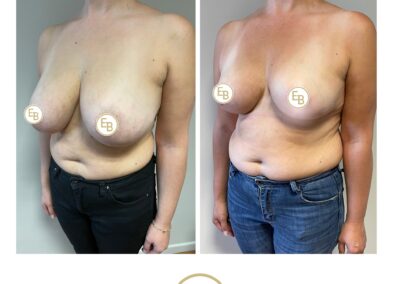
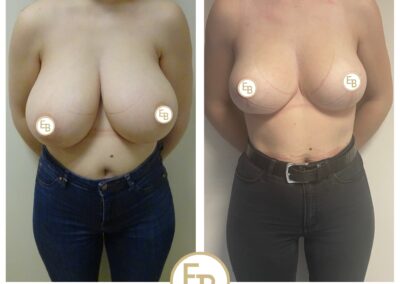
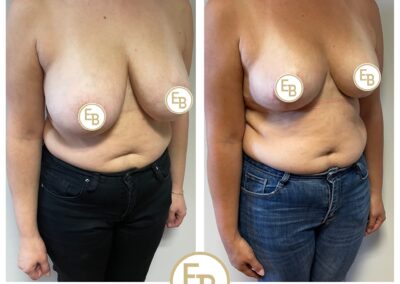
L’intervention chirurgicale a pour but de replacer l’aréole et le mamelon en bonne position, de reconcentrer et d’ascensionner la glande et de retirer la peau excédentaire afin d’obtenir deux seins harmonieux, joliment galbés et ascensionnés.
L’utilisation d’une prothèse externe peut être suffisamment satisfaisante pour certaines femmes. La reconstruction reste un choix personnel.
Il existe d’autres techniques apportant des tissus d’une autre partie de votre corps (grand droit de l’abdomen). Ces techniques ont leurs avantages comme leurs inconvénients propres.
Principes
L’opération consiste à remodeler le sein en agissant sur l’enveloppe cutanée et sur le tissu glandulaire. La glande est concentrée et placée en bonne position.
Il faut ensuite adapter l’enveloppe cutanée, ce qui impose de retirer la peau en excès de manière à assurer une bonne tenue et une belle forme au nouveau sein.
Ces gestes permettent de replacer l’aréole et le mamelon qui étaient trop bas situés.
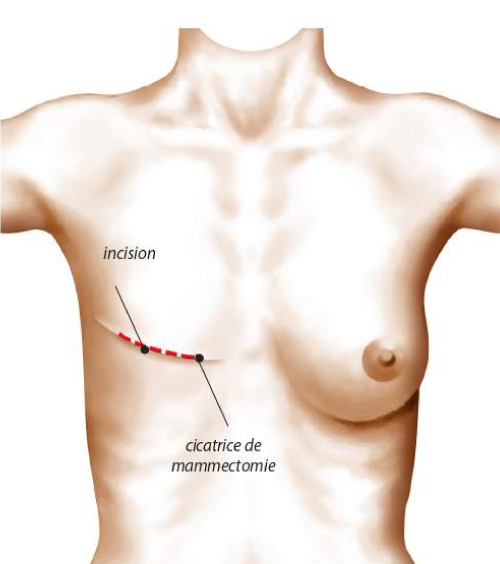
Les berges de la peau qui ont été découpées sont suturées enfin d’intervention : ces sutures sont à l’origine des cicatrices.
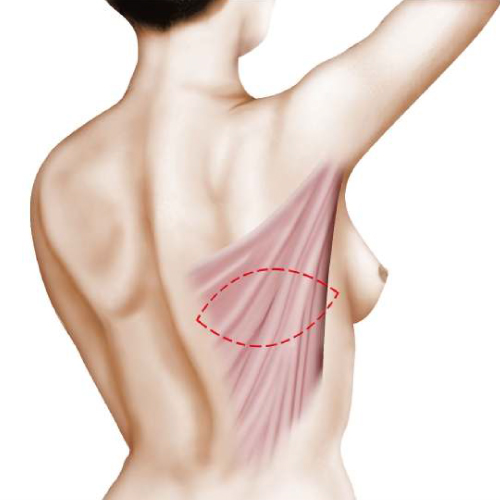
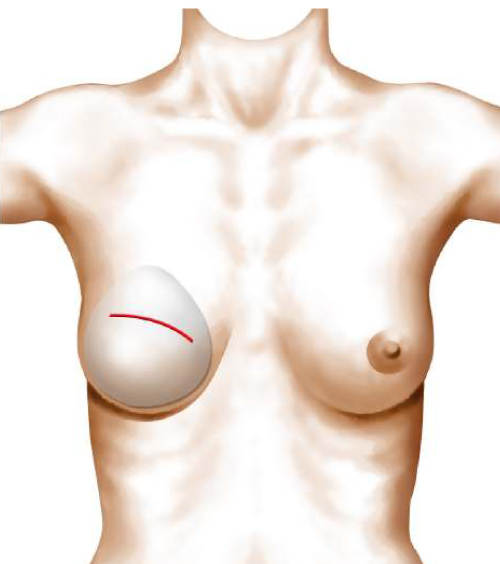
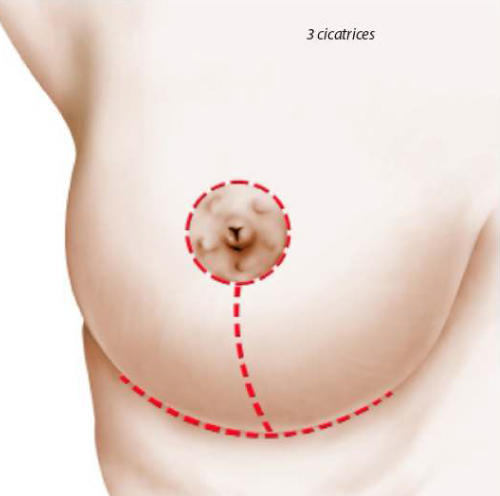
En cas de ptose très importante, la cicatrice à la forme d’un T inversé avec trois composantes : péri-aréolaire au pourtour de l’aréole entre la peau brune et la peau blanche, verticale entre le pôle inférieur de l’aréole et le sillon sous mammaire, horizontale dissimulée dans le sillon sous mammaire. La longueur de la cicatrice horizontale est proportionnelle à l’importance de la ptose.
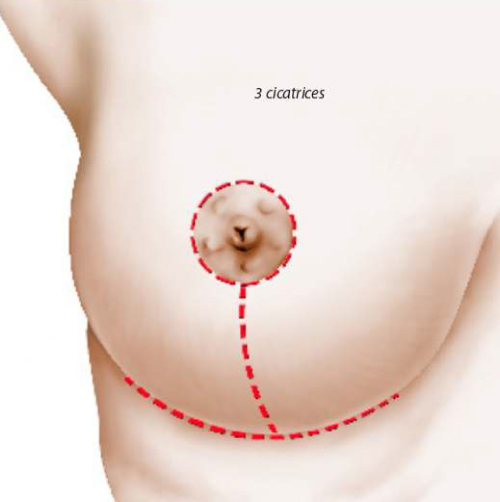
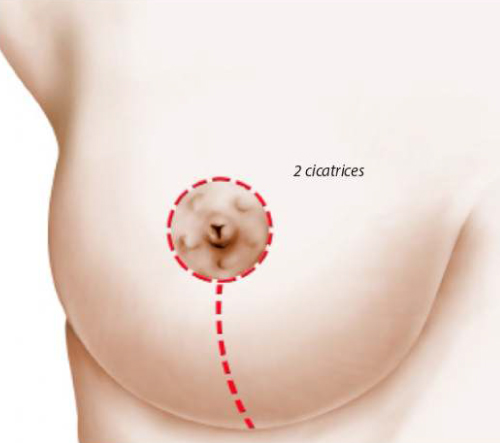
Plus souvent, en présence d’une ptose mammaire modérée, on peut réaliser une méthode dite « verticale » qui permet de supprimer la cicatrice transversale dans le sillon sous mammaire et de réduire la rançon cicatricielle à ses composantes péri aréolaire et verticale.
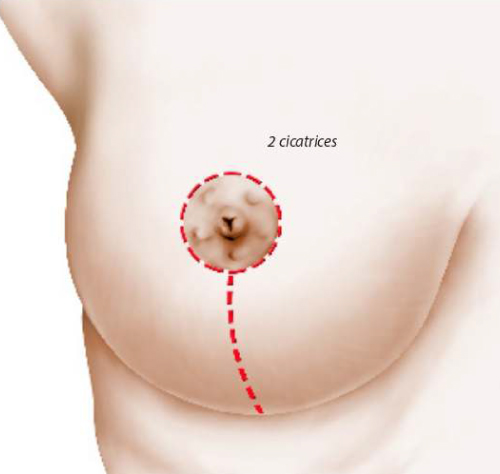
Dans certains cas de ptose mammaire très modérée, il est possible d’utiliser une technique qui permet d’effectuer la correction de l’affaissement uniquement avec une cicatrice autour de l’aréole.
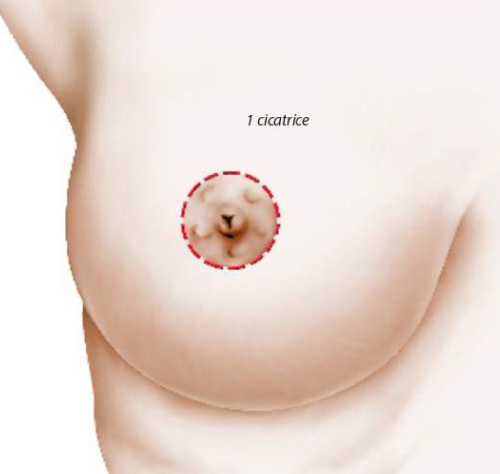
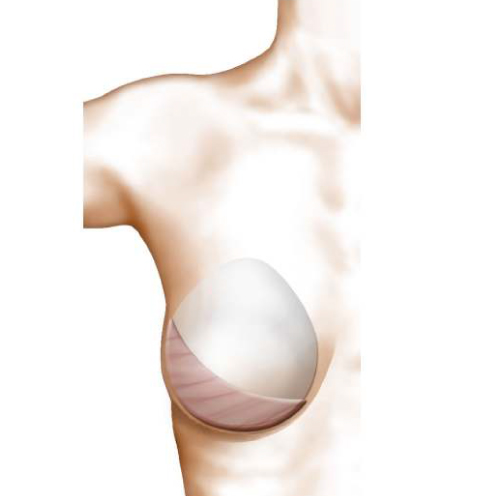
Enfin, lorsque la ptose est associée à une insuffisance de volume (hypoplasie mammaire), il peut être souhaitable de mettre en place, dans le même temps opératoire, une prothèse pour redonner au sein un volume satisfaisant, ou un complément graisseux pour améliorer le décolleté.
Dans ce cas, la surface de peau enlevée est moins importante et donc les cicatrices plus courtes. Il est alors parfois possible de retirer l’excès de peau autour de l’aréole et de limiter ainsi la cicatrice uniquement à un cercle péri-aréolaire.
Une plastie mammaire pour ptose peut être effectuée à partir de la fin de la croissance et, au-delà, pendant toute la durée de la vie.
Une grossesse ultérieure est bien évidemment possible. L’allaitement, quant à lui, est le plus souvent possible après une plastie mammaire. Cependant, on ne peut pas le promettre dans tous les cas et il faut mentionner le risque d’une impossibilité d’allaiter après certaines plasties mammaires pour ptose.
Le risque de survenue d’un cancer n’est pas augmenté par cette intervention.
Avant l’intervention
Un bilan pré-opératoire habituel est réalisé conformément aux prescriptions.
Le médecin anesthésiste sera vu en consultation au plus tard 48 heures avant l’intervention.
Outre les examens pré-opératoires habituels, un bilan radiologique du sein est prescrit (mammographie, échographie).
L’arrêt d’une éventuelle contraception orale peut être requis, notamment en cas de facteur de risques associés (obésité, mauvais état veineux, trouble de la coagulation).
Aucun médicament contenant de l’aspirine ne devra être pris dans les 1O jours précédant l’intervention.
Type d’anesthésie et modalités d’hospitalisation
Type d'anesthésie
Il s’agit d‘une anesthésie générale classique durant laquelle vous dormirez complètement.
Modalités d'hospitalisation
Une hospitalisation d’un à deux jours est habituellement nécessaire. Toutefois, dans certains cas, l’intervention peut être réalisée en ambulatoire, c’est à dire avec une sortie le jour même après quelques heures de surveillance.
L’intervention
Chaque chirurgien adopte une technique qui lui est propre et qu’il adapte à chaque cas pour obtenir les meilleurs résultats.
En fin d’intervention un pansement modelant, avec des bandes élastiques en forme de soutien-gorge, est confectionné.
En fonction du chirurgien et de l’importance de la ptose, l’intervention peut durer d’une heure trente minutes à trois heures.
Les complications envisageables
Les suites opératoires sont en général peu douloureuses, ne nécessitant que des antalgiques simples.
Un gonflement (œdème) et des ecchymoses (bleus) des seins, ainsi qu’une gêne à l’élévation des bras sont fréquemment observés.
Le premier pansement est retiré au bout de 24 à 48 heures, remplacé par un pansement plus léger. Le pansement sera refait régulièrement jusqu’à ce que la cicatrisation soit acquise.
La sortie a lieu 24 à 48 heures après l’intervention, puis la patiente est revue en consultation deux à trois jours plus tard. On met alors en place un soutien-gorge assurant une bonne contention.
Le port de ce soutien-gorge est conseillé pendant environ un mois, nuit et jour, au décours de l’intervention.
Les fils de suture, s’ils ne sont pas résorbables, sont retirés entre le huitième et le vingtième jour après l’intervention.
Il convient d’envisager une convalescence et un arrêt de travail d’une durée de 7 à 10 jours.
On conseille d’attendre un à deux mois pour reprendre une activité sportive.
Le résultat
Il ne peut être jugé qu’à partir d’un an après l’intervention : la poitrine a alors le plus souvent un galbe harmonieux et naturel, symétrique ou très proche de la symétrie. Au-delà de l’amélioration locale, cette intervention a en général un retentissement favorable sur l’équilibre du poids, la pratique des sports, les possibilités vestimentaires et l’état psychologique. Le but de cette chirurgie est d’apporter une amélioration et non pas d’atteindre la perfection. Si vos souhaits sont réalistes, le résultat obtenu devrait vous donner une grande satisfaction.
Il convient simplement d’avoir la patience d’attendre le délai nécessaire à l’atténuation des cicatrices et d’observer pendant cette période une bonne surveillance. Le sein opéré est un sein qui reste naturel et sensible, notamment aux variations hormonales et pondérales.
Les imperfections de résultat
Il s’agit essentiellement des cicatrices, qui font l’objet d’une surveillance attentive : il est fréquent qu’elles prennent un aspect rosé et gonflé au cours des deuxième et troisième mois post-opératoires; au-delà, elles s’estompent en général progressivement pour devenir, avec le temps, peu visibles. Elles peuvent toutefois demeurer élargies, blanches ou au contraire brunes.
En ce qui concerne les cicatrices, il faut savoir que si elles s’estompent bien, en général, avec le temps, elles ne sauraient disparaître complètement. A cet égard, il ne faut pas oublier que si c’est le chirurgien qui réalise les sutures, la cicatrice, elle, est le fait de la patiente.
Parfois, il peut persister une asymétrie des seins, qu’il s’agisse du volume, de la hauteur, de la taille ou de l’orientation des aréoles.
Dans tous les cas, une correction chirurgicale secondaire peut être faite, mais il convient d’attendre au moins un an ou deux.
Les complications envisageables
Une plastie mammaire pour ptose, bien que réalisée pour des motivations essentiellement esthétiques, n’est reste pas moins une véritable intervention chirurgicale, ce qui implique les risques inhérents à tout acte médical, aussi minime soit-il.
Cet acte reste notamment soumis aux aléas liés aux tissus vivants dont les réactions ne sont jamais entièrement prévisibles.
Les suites opératoires sont en général simples au décours d’une plastie mammaire. Toutefois, des complications peuvent survenir, certaines d’ordre général, inhérentes à tout acte chirurgical, d’autres loco-régionales plus spécifiques de la plastie mammaire.
Il faut distinguer les complications liées à l’anesthésie de celles liées au geste chirurgical.
En ce qui concerne l’anesthésie, lors de la consultation, le médecin anesthésiste informera lui-même la patiente des risques anesthésiques. Il faut savoir que l’anesthésie induit dans l’organisme des réactions parfois imprévisibles, et plus ou moins faciles à maîtriser: le fait d’avoir recours à un Anesthésiste parfaitement compétent, exerçant dans un contexte réellement chirurgical fait que les risques encourus sont devenus statistiquement très faibles.
Il faut savoir, en effet, que les techniques, les produits anesthésiques et les méthodes de surveillance ont fait d’immenses progrès ces trente dernières années, offrant une sécurité optimale, surtout quand l’intervention est réalisée en dehors de l’urgence et chez une personne en bonne santé.
En ce qui concerne le geste chirurgical : en choisissant un Chirurgien Plasticien qualifié et compétent, formé à ce type d1ntervention, vous limitez au maximum ces risques, sans toutefois les supprimer complètement.
Heureusement, les vraies complications sont rares à la suite d’une plastie mammaire pour ptose réalisée dans les règles. En pratique, l’immense majorité des interventions se passe sans aucun problème et les patientes sont pleinement satisfaites de leur résultat. Pour autant, et malgré leur faible fréquence, vous devez être informée des complications possibles:
La survenue d’une infection nécessite un traitement anti biotique et parfois un drainage chirurgical.
- Un hématome peut nécessiter un geste d’évacuation.
- Un retard de cicatrisation peut parfois être observé qui allonge les suites opératoires.
- Une nécrose de la peau, de la glande ou de l’aréole, en fait rarement observée avec les techniques modernes, peut être responsable d’un retard de cicatrisation (le risque en est très accru par l’intoxication tabagique).
- Un pyoderma gangrenosum : complication rare et très exceptionnelle d’origine auto-immune. C’est une forme de nécrose cutanée extensive qui commence par un aspect blanchâtre de la peau et qui s’accompagne d’une douleur vive. Il s’agit d’une semi-urgence qui impose de contacter rapidement votre chirurgien qui instaurera une corticothérapie avec couverture antibiotique.
- Des altérations de la sensibilité, notamment mamelonnaire, peuvent parfois persister même si la sensibilité redevient le plus souvent normale dans un délai de 6 à 18 mois.
- Surtout l’évolution des cicatrices peut être défavorable avec la survenue de cicatrices hypertrophiques, voire chéloïdes, d’apparition et d’évolution imprévisibles, qui peuvent compromettre l’aspect esthétique du résultat et requièrent des traitements locaux spécifiques souvent longs.
Ainsi, dans la très grande majorité des cas, cette intervention, bien étudiée au préalable et correctement réalisée, donne un résultat très appréciable, même si la rançon cicatricielle inévitable en reste le principal inconvénient.
Au total, il ne faut pas surévaluer les risques, mais simplement prendre conscience qu’une intervention chirurgicale, même apparemment simple, comporte toujours une petite part d’aléas. Le recours à un Chirurgien Plasticien qualifié vous assure que celui-ci a la formation et la compétence requises pour savoir éviter ces complications, ou les traiter efficacement le cas échéant.
la question du tabac
Les données scientifiques sont, à l’heure actuelle, unanimes quant aux effets néfastes de la consommation tabagique dans les semaines entourant une intervention chirurgicale. Ces effets sont multiples et peuvent entrainer des complications cicatricielles majeures, des échecs de la chirurgie et favoriser l’infection des matériels implantables (ex : implants mammaires).
Pour les interventions comportant un décollement cutané tel que l’abdominoplastie, les chirurgies mammaires ou encore le lifting cervico-facial, le tabac peut aussi être à l’origine de graves complications cutanées. Hormis les risques directement en lien avec le geste chirurgical, le tabac peut-être responsable de complications respiratoires ou cardiaques durant l’anesthésie.
Dans cette optique, la communauté des chirurgiens plasticiens s’accorde sur une demande d’arrêt complet du tabac au moins un mois avant l’intervention puis jusqu’à cicatrisation (en général 15 jours après l’intervention). La cigarette électronique doit être considérée de la même manière.
Si vous fumez, parlez-en à votre chirurgien et à votre anesthésiste. Une prescription de substitut nicotinique pourra ainsi vous être proposée. Vous pouvez également obtenir de l’aide auprès de Tabac-lnfo-Service (3989) pour vous orienter vers un sevrage tabagique ou être aidé par un tabacologue.
Le jour de l’intervention, au moindre doute, un test nicotinique urinaire pourrait vous être demandé et en cas de positivité, l’intervention pourrait être annulée par le chirurgien.