Chirurgie cutanée correction des cicatrices la cicatrisation

Chirurgie cutanée correction des cicatrices la cicatrisation
Définition
Une cicatrice est la partie visible résiduelle d’une lésion du derme après que le tissu se soit réparé, suite à une incision au cours d’une opération ou après une blessure.
La cicatrisation fait partie intégrante du processus de guérison. A part les lésions très mineures, chaque blessure (après un accident, une maladie, ou un acte chirurgical) engendre une cicatrice plus ou moins importante. Le tissu cicatriciel n’est pas identique au tissu qu’il remplace et est habituellement de qualité fonctionnelle inférieure. Par exemple, les cicatrices cutanées sont plus sensibles au rayonnement ultraviolet, les glandes sudoripares et les follicules pileux ne se développent pas sous la cicatrice. Cependant, quelques tissus (par exemple l’os) peuvent guérir sans détérioration structurelle ou fonctionnelle.
Il convient de savoir que lorsqu’une intervention chirurgicale amène à traverser la peau, quelle que soit la technique utilisée pour recoudre celle-ci, elle se réparera en laissant une cicatrice qui ne peut pas disparaître totalement.
Les seules agressions infligées à la peau qui disparaissent sans laisser aucune cicatrice sont celles qui ne concernent que la partie la plus superficielle de la peau à savoir l’épiderme.
Dès qu’une incision traverse le derme c’est-à-dire la partie profonde de la peau, et quelle que soit la qualité du chirurgien et des soins par lui prodigués, le geste chirurgical laissera derrière lui une cicatrice qui, certes, ira en s’atténuant, devenant plus ou moins discrète, mais jamais totalement invisible.
Nous aborderons le traitement des cicatrices lorsque celles-ci, anormales ou inesthétiques, requièrent une prise en charge chirurgicale.
Objectifs
Il est impossible de faire disparaître complètement une cicatrice, que ce soit par la chirurgie ou par tout autre moyen (pommades, tatouages, peeling, laser… ).
Le but d’une reprise chirurgicale est de remplacer une cicatrice «vicieuse» (présentant un vice, une anomalie) par une nouvelle cicatrice que l’on espère moins gênante et plus discrète.
Dans la plupart des cas, ne peuvent être traitées que les cicatrices stabilisées, au terme de leur évolution naturelle (6 mois à 2 ans). En effet la cicatrisation va se faire principalement en trois phases. La première phase débute quelques jours après l’intervention, la cicatrice est généralement belle et fine. Ensuite, au cours des 1 à 2 mois post-opératoires, elle devient plus rouge, dure, boursouflée et des démangeaisons sont fréquentes. Ce stade dure en moyenne 3 à 6 mois. La cicatrice rentre ensuite dans sa dernière phase où elle commence à blanchir et à s’assouplir. De la même façon, les démangeaisons disparaissent. Au terme de ce processus plus ou moins long et imprévisible, la cicatrice est indélébile, blanche, souple et insensible.
Durant toute son évolution, il est important de prendre soin de votre cicatrice afin qu’elle devienne la plus discrète possible : il faut la protéger du soleil (vêtements, chapeau, crème solaire protectrice}, l’hydrater avec des crèmes et la masser quotidiennement. Dans certains cas votre chirurgien peut vous prescrire du silicone en plaque ou en gel afin de diminuer les rougeurs ou l’aspect boursouflé.
Les tentatives de correction chirurgicale ne sont licites que dans les cas suivants:
- Cicatrices rétractiles: très indurées et« recroquevillées», ne se laissant pas distendre, très inesthétiques et pouvant même parfois limiter certains mouvements, en créant des «brides».
- Cicatrices ulcérées: leur fragilité aboutit à de fréquentes« écorchures» superficielles qui deviennent permanentes, se creusent et s’aggravent,
- Cicatrices hypertrophiques ou chéloïdiennes: inflammatoires, douloureuses, rouges, élargies et surtout gonflées« en relief». Leur traitement est très délicat et soumis à de fréquentes récidives,
- Cicatrices inesthétiques : larges, colorées, irrégulières, décalées, enfoncées, adhérentes…
Il faut noter que le traitement d’une cicatrice normale mais simplement élargie (cas fréquent) est très aléatoire car l’élargissement est souvent dû à un trouble de la cicatrisation propre au patient et indépendant de la technique chirurgicale.
principes
Dans les cas les plus simples, il suffit d’exciser la cicatrice défectueuse et de refermer avec une technique de suture parfaite pour espérer obtenir une nouvelle cicatrice plus discrète.
Souvent, il est nécessaire d’avoir recours à un tracé d’incision spécial visant à« briser» l’axe principal de la cicatrice initiale, à réorienter au mieux la cicatrice en fonction des lignes de tension naturelles de la peau, et à diminuer ainsi la tension exercée sur les berges de la plaie.
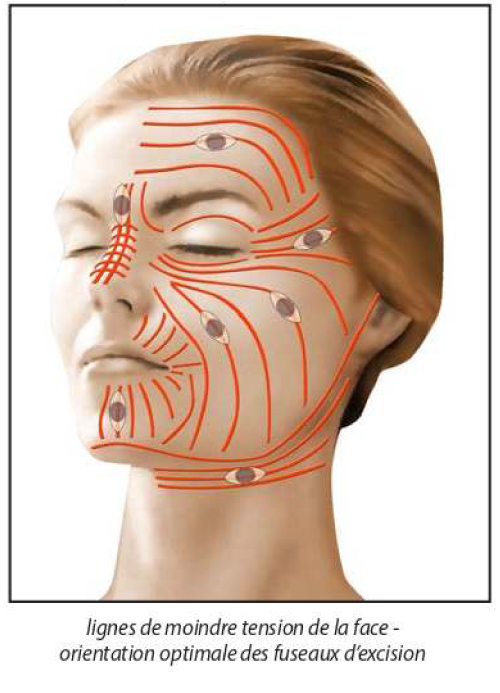
- Excision en plusieurs fois, permettant à la peau de se détendre entre deux temps opératoires (principe dit des« exérèses itératives»)
- Greffe de peau prélevée sur une autre région
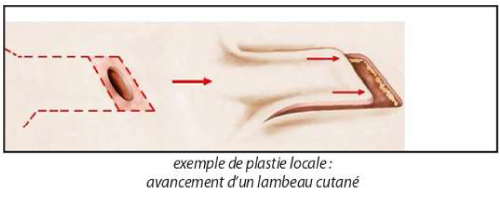
- Plastie locale, avec déplacement d’un1ambeaudepeauavoisinant afin que celui-ci vienne recouvrir la zone cicatricielle
- Expansion cutanée, grâce à des ballonnets gonflables placés sous la peau saine avoisinante et permettant de la distendre au fur et à mesure du gonflement (sur plusieurs semaines) afin d’utiliser l’excédent cutané ainsi obtenu lors de l’ablation des ballons pour recouvrir la zone cicatricielle.
Dans tous les cas, votre chirurgien vous expliquera quelle est la solution la mieux adaptée à votre cas personnel.
Avant l’intervention
Un interrogatoire suivi d’un examen de la cicatrice incriminée aura été réalisé par le chirurgien afin de préciser la ou les possibilité(s) chirurgicale(s).
En cas d’anesthésie autre que purement « locale », un bilan pré-anesthésique pourra être prescrit et une consultation pré-opératoire sera obligatoirement prévue avec le médecin anesthésiste.
Aucun médicament contenant de l’aspirine ne devra être pris dans les 1o jours précédant l’intervention.
En fonction du type d’anesthésie, on pourra vous demander de rester à jeun (rien manger ni boire) 6 heures avant l’intervention.
Aucun maquillage ni aucun bijou ou piercing ne devra être porté durant l’opération.
Type d’anesthésie et modalités d’hospitalisation
Type d'anesthésie : Trois procédés sont envisageables:
- Anesthésie locale pure, où un produit analgésique est injecté afin d’assurer l’insensibilité de la zone à opérer. C’est le cas le plus fréquent pour la Dermato-Chirurgie de base.
- Anesthésie« vigile» (Anesthésie locale approfondie par des tranquillisants), durant laquelle vous pouvez rester éveillé mais où vous serez relaxé et dont il peut résulter une certaine amnésie de l’intervention. Elle peut être préférée pour des raisons de confort personnel ou pour la réalisation de certains lambeaux complexes, en particulier sur la face.
- Anesthésie générale classique, durant laquelle vous dormez complètement, en fait rarement utile en Dermato-Chirurgie.
Le choix entre ces différentes techniques sera le fruit d’une discussion entre vous, le chirurgien et l’anesthésiste.
Modalités d'hospitalisation:
Les interventions de Dermato Chirurgie de base, surtout si elles sont prévues sous anesthésie locale pure, ne nécessitent pas obligatoirement une hospitalisation et peuvent, à l’instar des soins dentaires, être réalisés en Cabinet, dans la mesure où tout l’équipement nécessaire y est disponible.
Si l’intervention est prévue en Clinique ou à l’Hôpital, elle peut habituellement être pratiquée « en externe », c’est-à-dire avec une entrée juste avant l’opération et une sortie juste après celle-ci, ou « en ambulatoire », c’est-à-dire en « hospitalisation de jour » avec une sortie le jour même après quelques heures de surveillance. L’hospitalisation traditionnelle, avec une nuit à passer sur place, est exceptionnelle pour ce type de chirurgie.
Après l’intervention : les suites opératoires
On peut éventuellement constater un certain inconfort avec une sensation de tension sur la cicatrice, mais de véritables douleurs invalidantes sont rares.
Les premiers jours il faudra éviter de « forcer » sur la cicatrice. La prudence s’impose vis-à-vis des mouvements qui solliciteraient trop la zone opératoire.
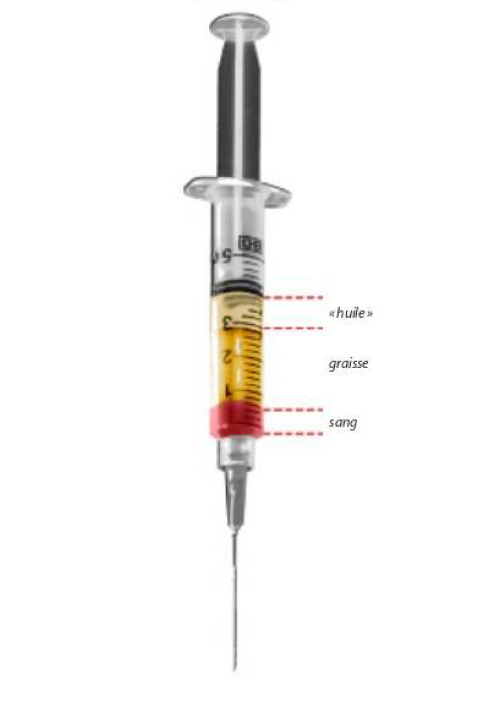
Dans les heures qui suivent l’intervention, un petit suintement de sang (rouge) ou de lymphe (jaune) peut éventuellement venir légèrement tacher le pansement. Dans les48 premières heures, la région opérée peut aussi parfois laisser apparaître un œdème (gonflement) et de petites ecchymoses (bleus) qui ne sont que transitoires.
Des démangeaisons sont par ailleurs assez fréquentes durant la phase de cicatrisation. Toutes ces constatations ne sont pas inquiétantes et doivent être considérées comme des suites « habituelles ».
Les fils, quand ils ne sont pas résorbables, sont retirés entre le 5ème et le 15ème jour.
La cicatrice pourra alors être massée selon les instructions de votre chirurgien.
Concernant l’exposition au soleil, tant que la cicatrice est encore foncée, il est préférable d’éviter toute exposition et d’utiliser une protection type « écran total ».
le résultat
Un délai de plusieurs mois (parfois jusqu’à un à deux ans) est nécessaire pour apprécier l’aspect définitif de la cicatrice.
Il faut bien comprendre que la cicatrisation reste un phénomène aléatoire dont la qualité ne peut en aucun cas être garantie. La parfaite maîtrise technique d’un chirurgien plasticien qualifié et spécifiquement formé à ce type d’intervention permet de mettre toutes les chances de son côté mais ne supprime pas cet aspect aléatoire.
Dans le cadre d’une correction chirurgicale de cicatrice anormale, il est fondamental de contrôler régulièrement l’évolution et l’aspect de la cicatrice. C’est le seul moyen d’être sûr de repérer à temps d’éventuels troubles de la cicatrisation et de leur appliquer un traitement approprié.
problèmes potentiels
Bien que tous les efforts soient mis en œuvre au cours et au décours de l’intervention pour rendre les cicatrices les plus discrètes possible, il arrive que la cicatrisation ne soit pas à la hauteur des efforts consentis, et que les séquelles en résultant soient plus visibles que ce qui était espéré. En effet, la qualité de la cicatrisation est éminemment variable selon l’âge, les parties du corps, les facteurs environnementaux, et d’un patient à l’autre. Ceci s’explique, comme on l’a vu, par le fait que le processus de cicatrisation met en jeu des phénomènes assez aléatoires, parfois imprévisibles et incomplètement contrôlables. À cet égard, il ne faut pas oublier que si c’est le chirurgien qui réalise les sutures, la cicatrice, elle, est le fait du(de la) patient(e). La survenue d’une cicatrice inesthétique doit toutefois être soumise à votre chirurgien car elle peut conduire à envisager le recours à certains moyens thérapeutiques.
les complications envisageables
La Dermato-Chirurgie correspond à des interventions «de surface» qui ne concernent que la peau et ne sont donc pas très « lourdes ». Elles comportent toutefois, comme tout acte médical si minime soit-il, un certain nombre d’incertitudes et de risques.
Cet acte reste notamment soumis aux aléas liés aux tissus vivants dont les réactions ne sont jamais entièrement prévisibles.
En choisissant un Chirurgien Plasticien qualifié et compétent, formé spécifiquement à ce type de techniques, vous limitez au maximum ces risques, sans toutefois les supprimer complètement.
Heureusement, les complications significatives sont exceptionnelles à la suite d’une intervention de chirurgie cutanée réalisée dans les règles. En pratique, l’immense majorité des interventions se passe sans aucun problème et les patient(e)s sont pleinement satisfait(e)s de leur opération.
Pour autant, et malgré leur rareté, vous devez être informé(e) des complications possibles:
- Complications anesthésiques : il faut être conscient que toute anesthésie, quelle qu’elle soit(même locale), induit dans l’organisme des réactions quelquefois imprévisibles et plus ou moins faciles à maîtriser. Il est inutile et impossible de citer toutes ces complications mais nous vous engageons à discuter avec l’anesthésiste(si celui-ci intervient) lors de sa consultation pré-opératoire et à lui demander, à cette occasion, toutes les informations qui vous paraissent nécessaires. Il faut toutefois garder à l’esprit que les techniques, les produits anesthésiques et les méthodes de surveillance ont fait d’immenses progrès ces trente dernières années, et que les risques encourus sont devenus statistiquement extrêmement faibles, surtout quand l’intervention est réalisée en dehors de l’urgence, chez une personne indemne de toute pathologie, et a fortiori lorsqu’il s’agit d’une anesthésie locale où les très rares réactions se limitent souvent à un simple petit malaise sans gravité.
- Petits saignements : ils peuvent survenir même quelques jours après l’intervention. Ils sont habituellement faciles à contrôler.
- Hématomes : la plupart du temps sans gravité, ils peuvent justifier d’être évacués s’ils sont trop importants.
- Infection : elle peut être liée à une forme d’intolérance aux fils de suture ou être favorisée par la présence d’un petit hématome. Elle se manifeste par une douleur et une intense rougeur locale avec écoulement purulent. Le recours à des antibiotiques ou de simples soins locaux permet, la plupart du temps, de résoudre le problème, parfois avec des conséquences néfastes sur la qualité de la cicatrice.
- Lâchage de suture : Il peut résulter des deux précédentes complications ou être la conséquence d’une forme d’intolérance aux fils. Il est plus fréquent chez les fumeurs. Il se traite avec des soins locaux mais va retarder l’évolution. Il peut engendrer un certain élargissement de la cicatrice, souvent moins important à terme que ce qui était imaginé au départ.
- Nécrose cutanée : il s’agit d’une mortification de la peau par défaut d’apport sanguin. Elle est exceptionnelle et ne se rencontre que dans les cas de tension extrême sur les berges de la cicatrice ou lors de la réalisation d’un lambeau à la vascularisation précaire. Elle peut parfois venir compliquer un hématome ou une infection. Elle est nettement favorisée par le tabagisme. Elle compromet fortement le résultat esthétique.
- Défaut de prise de greffe : la réussite d’une greffe n’est jamais certaine à 100%. On peut donc parfois assister à une nécrose, la plupart du temps partielle, de la greffe.
- Anomalies de cicatrisation: au-delà des cicatrices inesthétiques déjà évoquées, on pense surtout aux redoutables mais rarissimes cicatrices « chéloïdes » vraies, dont le traitement est très délicat et souvent décevant.
- Blessure de nerfs avoisinants : le plus souvent ce sont les filets nerveux sensitifs qui sont concernés, aboutissant alors à des troubles localisés de la sensibilité (anesthésie, fourmillements…).Exceptionnellement au niveau de la face, il peut s’agir d’une branche motrice, aboutissant à une paralysie partielle de la partie du visage concernée (par exemple la moitié du front). Heureusement la plupart du temps ces troubles sont transitoires et disparaissent spontanément en quelques semaines.
Au total, il ne faut pas surévaluer les risques, mais simplement prendre conscience qu’une intervention chirurgicale, même apparemment simple, comporte toujours une petite part d’aléas. Le recours à un chirurgien plasticien qualifié vous assure que celui-ci a la formation et la compétence requises pour savoir éviter ces complications, ou les traiter efficacement le cas échéant.
la question du tabac
Les données scientifiques sont, à l’heure actuelle, unanimes quant aux effets néfastes de la consommation tabagique dans les semaines entourant une intervention chirurgicale. Ces effets sont multiples et peuvent entrainer des complications cicatricielles majeures, des échecs de la chirurgie et favoriser l’infection des matériels implantables (ex : implants mammaires).
Pour les interventions comportant un décollement cutané tel que l’abdominoplastie, les chirurgies mammaires ou encore le lifting cervico-facial, le tabac peut aussi être à l’origine de graves complications cutanées. Hormis les risques directement en lien avec le geste chirurgical, le tabac peut-être responsable de complications respiratoires ou cardiaques durant l’anesthésie.
Dans cette optique, la communauté des chirurgiens plasticiens s’accorde sur une demande d’arrêt complet du tabac au moins un mois avant l’intervention puis jusqu’à cicatrisation (en général 15 jours après l’intervention). La cigarette électronique doit être considérée de la même manière.
Si vous fumez, parlez-en à votre chirurgien et à votre anesthésiste. Une prescription de substitut nicotinique pourra ainsi vous être proposée. Vous pouvez également obtenir de l’aide auprès de Tabac-lnfo-Service (3989) pour vous orienter vers un sevrage tabagique ou être aidé par un tabacologue.
Le jour de l’intervention, au moindre doute, un test nicotinique urinaire pourrait vous être demandé et en cas de positivité, l’intervention pourrait être annulée par le chirurgien.